Chirurgische robots die niet trillen, blinden die weer kunnen zien, een langere levensverwachting, kanker die wordt ontdekt voordat de eerste symptomen verschijnen... nieuwe technologieën verrichten wonderen die een paar jaar geleden nog ondenkbaar waren. Tussen AI, machinaal lerenVan kunstmatige intelligentie tot robotica en implantaten, medtech verbetert de gezondheid van patiënten en redt levens. Trainer en expert in kunstmatige intelligentie en robotica, Cédric Vasseur neemt de polsslag van geneeskunde 3.0 en beantwoordt onze vragen.

Gezondheid is een van de gebieden waar kunstmatige intelligentie naar verwachting de grootste vooruitgang zal boeken. Kunstmatige intelligentie nam een hoge vlucht in de jaren 2010, vooral dankzij de vooruitgang in diep leren die imiteertmachinaal lerende leermethode die mensen gebruiken om bepaalde soorten kennis te verwerven. Het begon allemaal boven onze hoofden, in de ruimte.
Zou de verovering van de ruimte achter de medische innovaties van de afgelopen jaren kunnen zitten?
Precies! Net als andere sectoren houdt de geneeskunde gelijke tred met de wetenschappelijke vooruitgang. Kunstharten, insulinepompen en MRI (Magnetic Resonance Imaging) zijn nu gemeengoed. En toch zijn deze innovaties geboren uit de verovering van de ruimte.
De ventriculaire pomp die in kunstharten wordt gebruikt, is afgeleid van de brandstofpompen die begin jaren 2000 in het Amerikaanse ruimteveer werden gebruikt. Het eerste Franse kunsthart werd in 2008 gezamenlijk ontwikkeld door ingenieurs van EADS en Matra. MRI is weliswaar niet uitgevonden door NASA, maar wel sterk verbeterd door de NASA-ingenieurs die foto's van de maan moesten vergroten!
Op dezelfde manier zijn de insulinepompen geïnspireerd op de robotarm van de Vikingsonde die in 1975 werd gelanceerd. En dialyseapparaten zijn een verbetering op de vloeistofrecyclingsystemen van de Apollo-missies. Robotica en kunstmatige intelligentie treden gewoon in deze illustere voetsporen.

Wat brengt AI de gezondheidszorg?
Medische beeldvorming is de eerste die profiteert van de vooruitgang in kunstmatige intelligentie. Kunstmatige intelligentie is toegevoegd aan MRI-machines en scanners om de beeldkwaliteit te verbeteren en de diagnose te vergemakkelijken. MRI-scanners zijn extreem duur en kosten meer dan een miljoen euro voor de nieuwste generatie modellen. Daarom verkopen sommige bedrijven op AI gebaseerde softwareoplossingen om oudere MRI-machines te updaten en hun beeldkwaliteit te verbeteren, zonder dat het ziekenhuis hoeft te investeren in een nieuwe machine.
Naast het verbeteren van de beeldkwaliteit, AI zal diagnose vergemakkelijken. Een radioloog kan een afwijking missen, omdat hij die niet met het blote oog kan zien of omdat hij moe is na het analyseren van duizenden beelden gedurende de dag. De machine daarentegen wordt niet moe. Volgens een studie die in 2018 werd gepubliceerd in het prestigieuze tijdschrift Radiology, wordt tot 25 % van de kankers die zichtbaar zijn op een mammogram niet gedetecteerd vanwege vermoeidheid en gebrek aan concentratie. Dit is een zorgwekkend cijfer, vooral omdat de hoeveelheid te analyseren gezondheidsgegevens exponentieel toeneemt: een radioloog ziet tot 50.000 beelden per dag, 40 keer meer dan dertig jaar geleden!
Hoe werkt AI? Het maakt gebruik van machinaal leren De machine wordt gevoed met duizenden röntgenfoto's om hem te trainen in het autonoom detecteren van afwijkingen. Een PET-scan is nu in staat om de aanwezigheid van uitzaaiingen direct en automatisch te detecteren. De technologie is zo effectief dat radiologen geleidelijk dreigen te worden vervangen door deze machines.
Helpt kunstmatige intelligentie artsen op andere manieren?
Ja, kunstmatige intelligentie heeft zelfs de kennis van radiologie verbeterd. In 2017 creëerde IBM Watson, een kunstmatige intelligentie die verschillende soorten kanker kan analyseren. Na het zien van duizenden röntgenfoto's liet de AI artsen begrijpen dat de rand van de gebruikelijke analysezone van een foto belangrijke informatie bevatte, zoals het centrum van de tumor.
AI wordt gebruikt om de toegang tot kennis te verbeteren. Artsen over de hele wereld delen hun informatie over welke molecule te nemen voor een bepaald symptoom of ziekte. Stel je de hoeveelheid informatie voor die verwerkt moet worden: duizenden en duizenden pagina's per dag aan studies en epidemiologische rapporten. Het is een klus die geen mens, hoe deskundig ook, kan klaren. IBM's Watson, erkend als expert op het gebied van oncologie, wordt dag na dag gevoed met artikelen uit medische tijdschriften, biopsieresultaten, laboratoriumtests, vergelijkingen van moleculen, etc. Wanneer Watson gevraagd wordt naar een behandeling, zal hij zijn aanbeveling veranderen op basis van de laatste updates en zal hij molecuul Z aanbevelen in plaats van B.
Minder indrukwekkend, maar erg nuttig voor artsen: AI wordt elke dag door artsen gebruikt om medische rapporten te typen. Vroeger hadden we een leger secretaresses die rapporten uittypten die door artsen waren gedicteerd. Tegenwoordig stelt Nuance, via haar vlaggenschipproduct Dragon Naturally Speaking, artsen in staat om spraakherkenning op basis van deep learning en machine learning te gebruiken om hun medische rapporten te transcriberen.

Kan AI ziekten diagnosticeren voordat de eerste symptomen optreden?
Ja, IBM's Watson kan bijvoorbeeld het ontstaan van borstkanker voorspellen een jaar voordat het zich voordoet. Andere AI's worden gebruikt voor epidemiologische voorspellingen. We kunnen bijvoorbeeld de verspreiding van griep opsporen met algoritmes die sociale netwerken scannen op mensen die klagen over de symptomen.
Met behulp van dezelfde soort techniek heeft een AI van het Canadese bedrijf BlueBot het ontstaan van de pandemie gedetecteerd op 31 december 2019, toen deze werd beschouwd als een epidemie van longontsteking die beperkt bleef tot Wuhan, China. Het gebruikte een honderdtal gegevenssets van het internet (nieuwswebsites, verkoop van vliegtuigtickets, demografische, klimaat- en dierenpopulatiegegevens, enz.) om de dreiging, de geografische locatie en de verspreiding ervan te bepalen, en gaf op zijn beurt een lijst van steden die waarschijnlijk zouden worden getroffen.
Wat brengen robots de geneeskunde?
AI is niet de enige die een bijdrage levert aan de geneeskunde. Chirurgische robots verbeteren de precisie van chirurgische ingrepen aanzienlijk. De bekendste is de Amerikaanse Da Vinci. Deze robot is uitgerust met een breed scala aan instrumenten (tangen, scalpels, camera's, enz.) die op afstand kunnen worden gemanipuleerd door een chirurg die in de operatiekamer aanwezig is.
AI verbetert robots door bepaalde procedures te automatiseren en de werkomstandigheden voor chirurgen te verbeteren. Wanneer een operatie fout gaat en bloed bedekt wat de chirurg aan het doen is, kan de machine zelf verder gaan met hechten.
De precisie van deze chirurgische robots is zo groot dat hun fabrikanten hebben aangetoond dat ze druiven kunnen hechten zonder dat ze barsten.
Andere robots, die nog in ontwikkeling zijn, kunnen automatisch een katheter inbrengen. Dit is een zeer gecompliceerde procedure, waarvoor meestal een verpleegkundige nodig is die weet hoe hij aders moet opsporen.
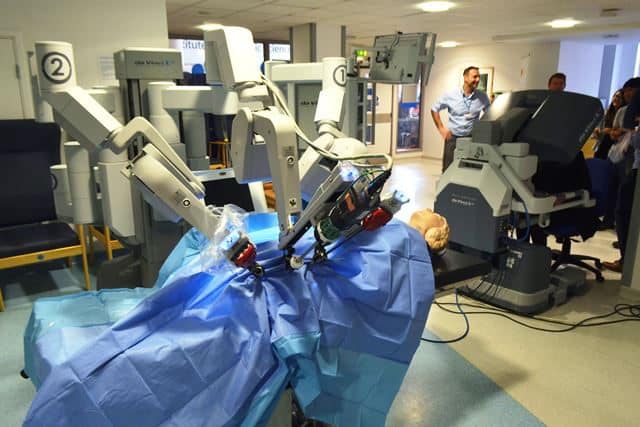
Hoe zit het met implantaten?
Wat implantaten betreft, doen de huidige technologieën denken aan sciencefictionfilms of wonderen: ernstig doven kunnen horen, blinden kunnen zien.
Laten we het voorbeeld van dove mensen nemen. Bij hen wordt operatief een cochleair implantaat geïmplanteerd, een set kleine elektroden die kleine elektrische impulsen afgeven aan het slakkenhuis. Na de operatie kunnen ze horen, maar niet zoals jij en ik. Ze moeten door een heropvoedingsfase en kunnen niet gemakkelijk muziek waarnemen. In de jaren 90 moesten mensen met cochleaire implantaten een apparaat ter grootte van een walkman om hun middel dragen, met een kabel die onder het vlees omhoog liep. Tegenwoordig werken cochleaire implantaten door inductie. Er wordt een antenne onder de huid geplaatst. Een gemagnetiseerd buitengedeelte bevat de elektronica en wordt boven de huid geplaatst. Je verwijdert deze mini-behuizing en de persoon is weer doof. We kunnen het implantaat nu rechtstreeks op de zenuw plaatsen of zelfs elektroden rechtstreeks in de hersenen implanteren. En het werkt!
Second Sight gebruikt ook implantaten voor het gezichtsvermogen. Op dit moment verschijnen er slechts een paar pixels in de ogen van mensen. Dankzij deze paar pixels kunnen ze zelfstandiger worden, omdat ze zich op straat kunnen voortbewegen, borden en trottoirs kunnen zien en voorwerpen kunnen vastpakken.
Zullen AI en robots overal op worden toegepast?
Nee. Sommige gebieden van de geneeskunde zijn te complex voor AI en robots. In de orthopedische chirurgie hebben we bijvoorbeeld een robot getest om een voet te opereren. De machine maakte te veel fouten en werd van de markt gehaald. Bovendien kunnen bepaalde procedures niet worden geautomatiseerd. Alle medische en persoonlijke hulpverleningsberoepen die psychologie, verbeeldingskracht, communicatieve vaardigheden en empathie vereisen, zullen waarschijnlijk in handen van mensen blijven.
Dit betekent echter niet dat deze beroepen op een dag niet geheel of gedeeltelijk zullen worden bijgestaan door robotica of andere vormen van nieuwe technologie: robotchirurgen, robottekenaars, 'intelligente' besluitvormingshulpmiddelen, enz.
Wat zijn de onderliggende problemen?
Deze technologieën inspireren zowel dromen als angst. Angst dat de machine alleen de beslissingen zal nemen, angst voor de dehumaniserende kant ervan. Toch zijn in de geneeskunde veel analyses al volledig geautomatiseerd, zoals PCR-tests en bloedmonsters. Toch hebben mensen nog steeds hun plaats wanneer er monsters worden genomen.
Robots kunnen zelfs het lot van sommige mensen, zoals afhankelijke ouderen, verbeteren door ze meer autonomie te geven over hun eigen verzorging. Deze mensen vinden het minder gênant om met een machine te maken te hebben.
De andere beperking waar deze technologieën tegenaan lopen, zijn de gegevens. Voor AI zijn grote hoeveelheden gegevens nodig, en dan ook nog van hoge kwaliteit. Dit roept ook vragen op over gegevensverzameling, individuele toestemming en de veilige opslag van gegevens. gevoelige data.
Om de kwaliteit van gegevens te kwalificeren, moeten we rekening houden met de verschillen tussen de machines die de gegevens verzamelen. Bij medische beeldvorming bijvoorbeeld zal de kwaliteit van röntgenfoto's en MRI's variëren afhankelijk van de apparatuur. Wat vertrouwelijkheid betreft, vormt het verzamelen van gegevens geen probleem in ziekenhuizen, omdat het de artsen zijn die de gegevens verzamelen, zodat er geen vertrouwelijkheidsproblemen ontstaan.
De kwestie van anonimisering is net zo belangrijk. Als je een radio krijgt, is het moeilijk om die volledig anoniem te maken. In de Verenigde Staten slaagden studenten erin om de radiostations van een gouverneur te vinden in een openbare database. Met behulp van AI vergeleken ze deze röntgenfoto's met de leeftijd van de gouverneur in kwestie en slaagden ze erin te bepalen in welk ziekenhuis de röntgenfoto's waren genomen. In Frankrijk moeten alle gevoelige medische gegevens worden opgeslagen in datacenters veilige, EDS-gecertificeerde datawarehouses voor de gezondheidszorg.
Wat heeft de toekomst in petto voor AI en robots in de geneeskunde?
Deze technologieën zullen steeds beter worden en op steeds grotere schaal beschikbaar komen. Hun voordelen zijn talrijk:
- Het tekort aan medisch personeel aanvullen. We kunnen ons voorstellen dat er terminals bij de ingang van een ziekenhuis worden geplaatst die de patiënt de weg wijzen op basis van zijn of haar symptomen. Of teleconsultatiecabines zullen in aantal toenemen en regelmatige zorg of monitoring bieden (bijvoorbeeld hypertensie), waardoor medische woestijnen worden bestreden.
- Bespaar tijd. Robots zullen meer chirurgische procedures kunnen uitvoeren, zoals het automatisch inbrengen van katheters, waardoor medische teams kostbare tijd besparen. Robots zullen autonomer worden tijdens operaties, met gebaren die preciezer zijn dan die van een chirurg. Dankzij AI maakt spraakherkenning het nu al gemakkelijker om medische rapporten en patiëntgegevens in te voeren via terminals en tablets. Contactloze interfaces zullen zich verder ontwikkelen, waarbij spraakgestuurde functies en medische dossiers in de augmented reality-bril van de arts verschijnen.
- Behandelingen personaliseren. Dankzij AI zullen behandelingen veel nauwkeuriger worden afgestemd op elke patiënt. Onze digitale medische dossiers zullen ons ons hele leven volgen.


